Аутоиммунные кожные заболевания: диагностика и уход
Аутоиммунные кожные заболевания представляют собой группу расстройств, при которых иммунная система ошибочно атакует собственные клетки кожи. Эти заболевания могут проявляться в различных формах, включая дерматит, псориаз и витилиго. Важно понимать, что адекватная диагностика и грамотный уход имеют решающее значение для минимизации симптомов и улучшения качества жизни пациента. В этой статье мы рассмотрим методы диагностики, доступные варианты лечения и советы по уходу за кожей при аутоиммунных заболеваниях.
Что такое аутоиммунные кожные заболевания?
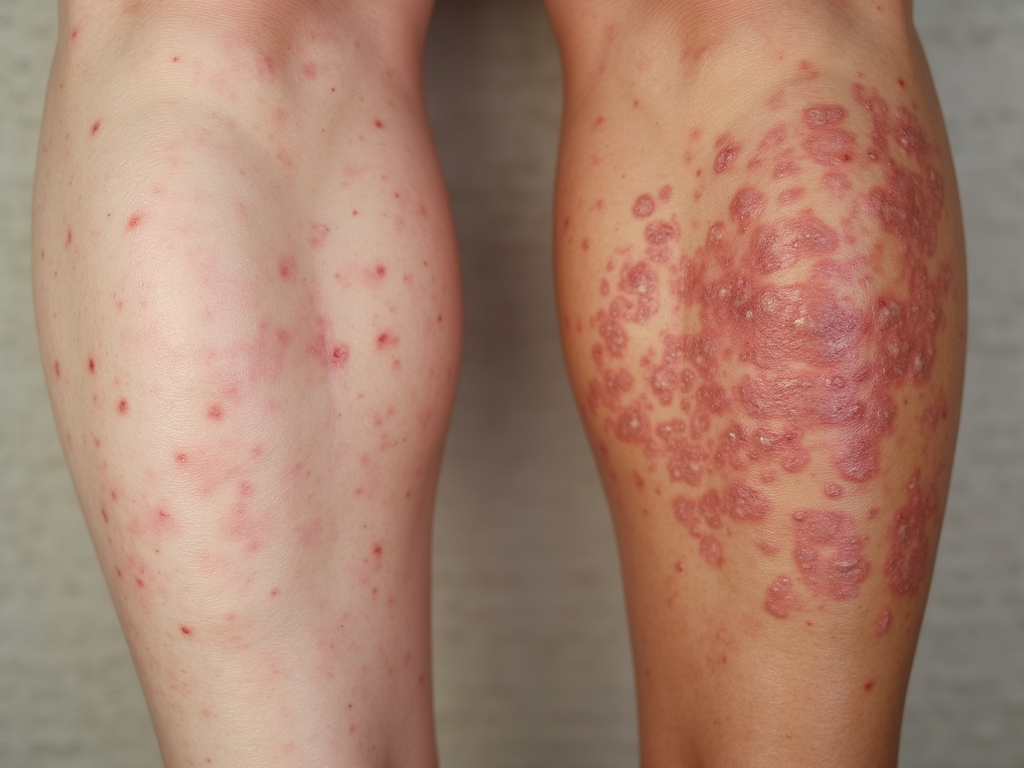
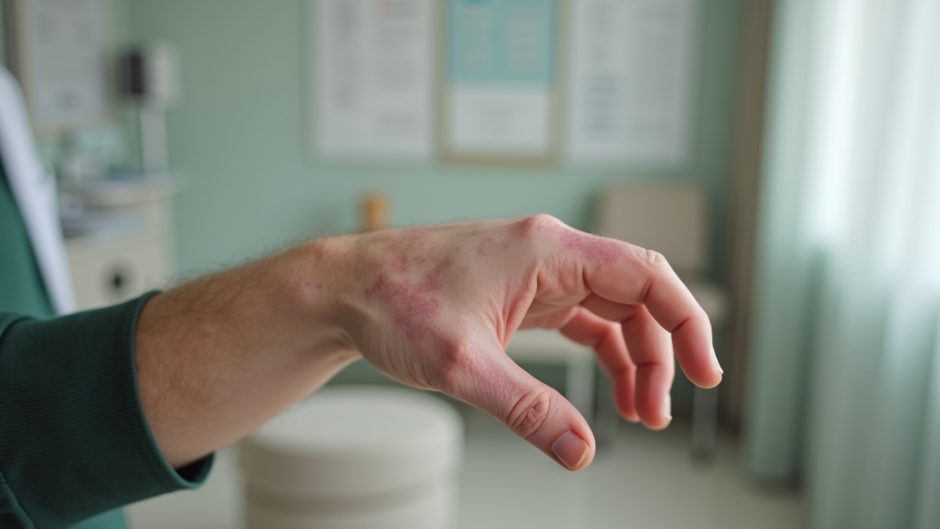
Аутоиммунные кожные заболевания возникают, когда иммунная система человека начинает атаковать свои собственные клетки и ткани. Это может приводить к воспалению, болям и другим неприятным симптомам. Существуют различные типы аутоиммунных расстройств кожи, каждый из которых требует специфического подхода к лечению и уходу. Наиболее распространенные из них включают:
- Псориаз
- Атопический дерматит
- Витилиго
- Лупус
- Склеродермия
В конечном счете, точный диагноз зависит от особенностей проявлений заболевания и требует тщательного контроля со стороны медицинских специалистов.
Методы диагностики

Диагностика аутоиммунных кожных заболеваний может быть сложной, так как симптомы часто схожи с другими кожными проблемами. Обычно используются следующие методы диагностики:
- Осмотр врача: Первичный осмотр помогает выявить характерные признаки заболевания.
- Анализы крови: Проверка на наличие воспалительных процессов или аутоантител.
- Биопсия кожи: Взятие образца кожи для лабораторного анализа.
- Аллергические тесты: Определение возможных аллергий, которые могут провоцировать симптомы.
Каждый из этих методов играет важную роль в установлении диагноза. Это позволяет врачу разработать индивидуальный план лечения, который будет наилучшим образом соответствовать потребностям пациента.
Уход за кожей
Уход за кожей при аутоиммунных заболеваниях требует особого внимания и регулярности. Вот несколько основных рекомендаций по уходу:
- Очищение: Используйте мягкие очищающие средства без ароматизаторов.
- Увлажнение: Регулярно применяйте увлажняющие кремы и лосьоны.
- Защита: Используйте солнцезащитные средства, чтобы предотвратить повреждение кожи солнечными лучами.
- Избегание триггеров: Определите и избегайте факторов, которые могут обострить симптомы.
- Консультации с дерматологом: Регулярные визиты к врачу для проверки состояния кожи и корректировки лечения.
Соблюдение этих правил помогает поддерживать кожу в хорошем состоянии и минимизировать проявления заболевания.
Лечение аутоиммунных кожных заболеваний может иметь разные формы в зависимости от конкретного диагноза и тяжести состояния. Основные подходы к лечению включают:
- Применение топических кортикостероидов для уменьшения воспаления.
- Иммуносупрессивные препараты для снижения активности иммунной системы.
- Фототерапия для уменьшения симптомов псориаза и дерматита.
- Биологическая терапия для тяжелых форм заболеваний.
- Общий уход за кожей и психотерапия для поддержания психоэмоционального состояния.
Каждый подход должен быть согласован с врачом, чтобы избежать осложнений и добиться наилучшего результата.
Итог
Аутоиммунные кожные заболевания требуют комплексного подхода к диагностике и уходу. Своевременная диагностика и правильное лечение помогут женщине и мужчине не только справиться с симптомами, но и существенно улучшить качество жизни. Уделяйте внимание состоянию вашей кожи, следуйте рекомендациям врачей и поддерживайте здоровый образ жизни, чтобы снизить риск обострений.
Часто задаваемые вопросы
1. Можно ли вылечить аутоиммунные кожные заболевания?
На данный момент полного излечения от аутоиммунных заболеваний не существует, однако с помощью лечения можно контролировать симптомы и достигать ремиссии.
2. Как часто следует посещать дерматолога?
Рекомендуется посещать дерматолога хотя бы раз в три-четыре месяца, чтобы контролировать состояние кожи и корректировать лечение.
3. Помогает ли диета в лечении аутоиммунных заболеваний?
Хотя нет специальной диеты, многие пациенты отмечают улучшение состояния кожи при соблюдении сбалансированного питания и исключении потенциальных аллергенов.
4. Как влияют стресс и эмоции на состояние кожи?
Стресс может усугубить симптомы аутоиммунных заболеваний, поэтому важно уделять внимание психоэмоциональному состоянию и применять методы релаксации.
5. Какие народные средства могут помочь при аутоиммунных кожных заболеваниях?
Некоторые народные средства, такие как алоэ вера и кокосовое масло, могут помочь в уходе за кожей, однако перед их применением лучше проконсультироваться с врачом.